В Україні панкреатит – один з найбільш популярних діагнозів. Їм прийнято пояснювати практично будь-який біль в животі, а нерідко його «діагностують» при УЗД підшлункової залози у людини без будь-яких симптомів. Розбираємося в тонкощах захворювання разом з гастроентерологом Олексієм Головенко.
Що таке панкреатит
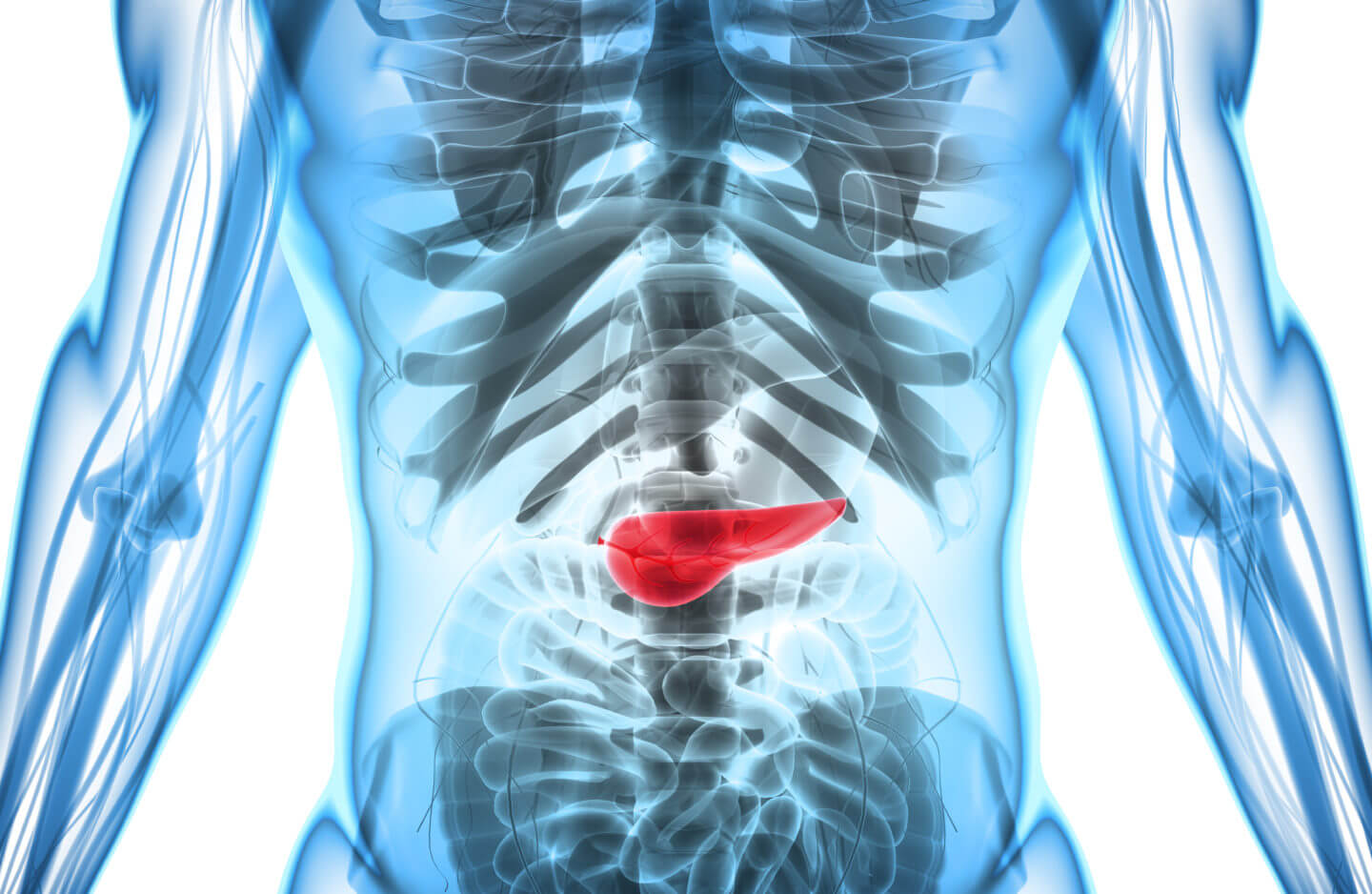
— Панкреатит — це запалення підшлункової залози. Цей орган виділяє в 12-палу кишку (відразу за шлунком) ферменти, що допомагають їжі перетравлюватися: наприклад, амілазу (для розщеплення вуглеводів) і ліпазу (для розщеплення жирів). При сильному запаленні підшлункової залози — гострому панкреатиті — клітини її руйнуються і ферменти попадають в кров. Тому при будь-якому сильному болю в животі лікарі визначають вміст амілази в крові.
Гострий панкреатит-хворобливе і дуже небезпечне захворювання. Симптоми його практично неможливо перетерпіти «на ногах»: це найсильніший постійний біль під ложечкою і під лівим ребром, який часто віддає в спину (виникає так званий оперізуючий біль). Людина з гострим панкреатитом часто навіть займає особливе положення на ліжку лежить на лівому боці, щоб не посилювати біль рухами ребер при диханні. У більшості людей з гострим панкреатитом виникає сильна нудота і блювання, будь-який прийом їжі підсилює біль: адже підшлункова залоза при прийомі їжі починає виділяти ферменти, а це посилює кровообіг, а значить і біль. У багатьох людей піднімається температура тіла.
Діагностика гострого панкреатиту — доля не стільки гастроентерологів, скільки хірургів, оскільки інтенсивність болю може бути така ж, як при апендициті та іншій «хірургічній» патології.
Як виникає гострий панкреатит
Близько 70% всіх випадків гострого панкреатиту виникають або через отруєння алкоголем, або через жовчнокам’яну хворобу. Надмірне вживання алкоголю (навіть без передісторії у вигляді алкоголізму) викликає запалення підшлункової залози. З цієї ж причини люди, що систематично зловживають випивкою, мають всі шанси не тільки опинитися в лікарні з важким гострим панкреатитом, але і довгі роки знову відчувати больові напади.
Камінь жовчного міхура теж може викликати панкреатит: проток, виносить жовч із міхура в 12-палу кишку, зливається з протокою підшлункової залози. Така ситуація-біліарний панкреатит-вимагає екстреного втручання, наприклад, для розсічення великого дуоденального сосочка: це місце впадання проток в кишку.
Гострий панкреатит також може викликати токсичну дію деяких ліків, травма залози при операції або високий вміст жирів у крові. Вкрай рідко і, як правило, при наявності інших схожих захворювань підшлункова залоза запалюється з-за надмірної дії на неї імунної системи.
Яка б не була причина початку захворювання, гострий панкреатит завжди супроводжується болем в животі. Припускати цей діагноз, якщо від ліків або якогось продукту з’явилося нездужання, не варто.
З гострим панкреатитом розібралися. А хронічний?
Якщо токсична дія на підшлункову залозу не припиняється (наприклад, людина продовжує зловживати випивкою) або орган був дуже сильно пошкоджений при першому (гострому) епізоді панкреатиту, біль поновлюється знову і знову.
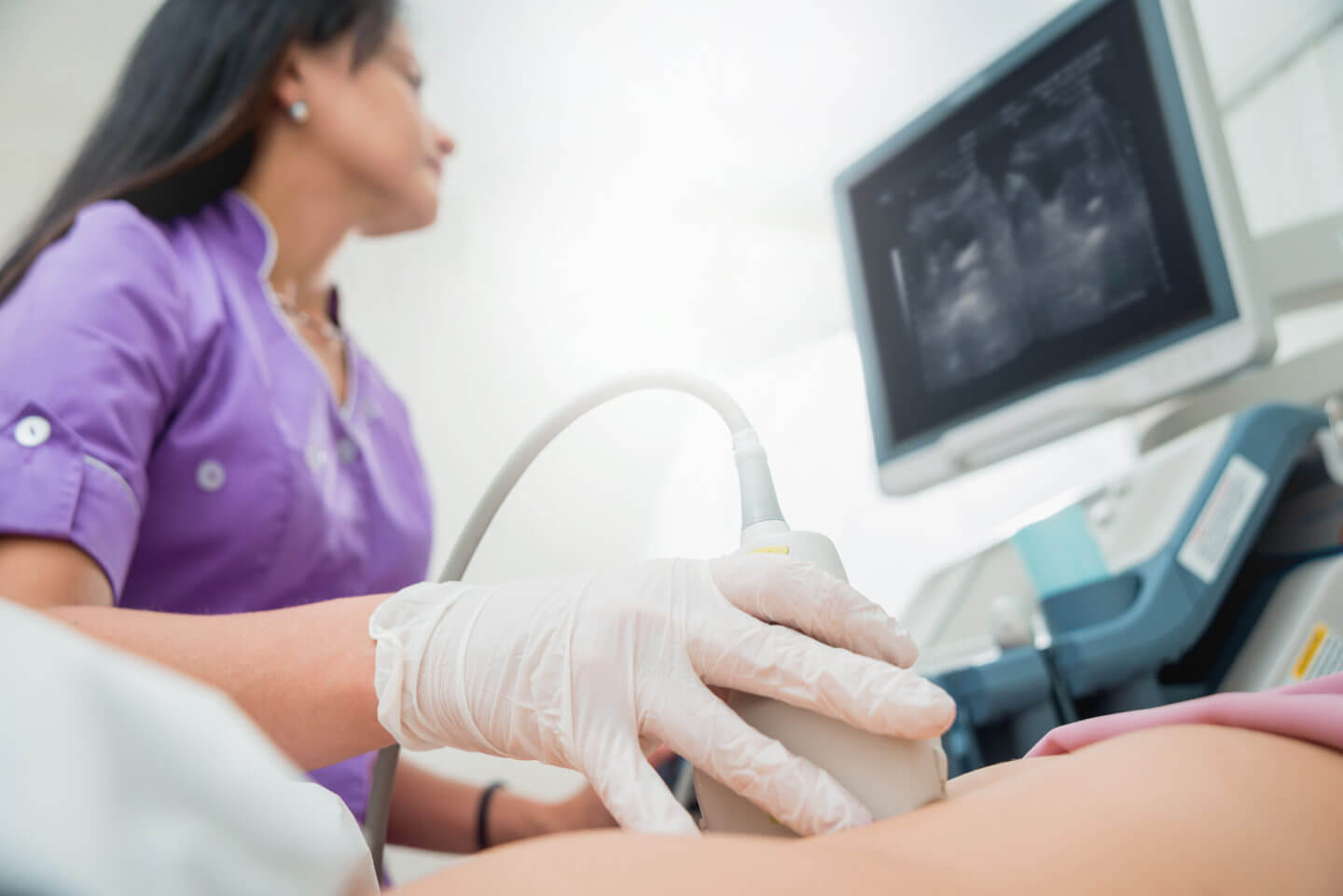
При загостреннях хронічного панкреатиту аналізи крові можуть залишатися нормальними. Зате з часом можуть з’являтися зовнішні ознаки, які лікарі виявляють, обстежуючи підшлункову залозу за допомогою ультразвуку (УЗД), рентгена (КТ, або комп’ютерна томографія) або магнітно-резонансного дослідження (МРТ). Це звуження протоків підшлункової залози, поява в ній ущільнень — кальцинатів, а також виникнення кіст — бульбашок з рідиною на місці загиблої тканини. Обстеження при підозрі на хронічний панкреатит проводять ще з однією важливою метою — не пропустити рак підшлункової залози, який може спочатку супроводжуватися тими ж симптомами.
При запаленні підшлункової залози, яке постійно відновлюється з часом порушується її функція-виділення ферментів, що перетравлюють їжу. В результаті людину турбує постійне здуття живота, діарея, а стілець стає жирним (наприклад, погано змивається з унітазу). Цей стан-зовнішньосекреторну недостатність-найзручніше виявити, визначаючи вміст панкреатичної еластази (ферменту підшлункової залози) в стільці.
Як лікувати хронічний панкреатит
В цілому сенс лікування хронічного панкреатиту — усунути біль. Для цього використовують протизапальні препарати, наприклад, парацетамол. Часто людям з хронічним панкреатитом призначають ферменти. На жаль, це далеко не завжди полегшує больові відчуття. Раніше передбачалося, що додавання в їжу ферментів зменшить навантаження на підшлункову залозу — їй не доведеться виділяти власні ферменти. На ділі все не так просто: секреторна (видільна) активність залози залежить зовсім від інших речовин — гормонів, наприклад секретину. На їх продукцію більше впливає жирність їжі і регулярність її прийому, ніж вміст в кишці ферментів-ліків.
Тим не менш ферменти при хронічному панкреатиті обов’язково призначають (нерідко довічно), якщо з’явилися ознаки поганої секреції власних ферментів (здуття, рідкий стілець). Ферменти завжди п’ють безпосередньо разом з їжею: «між ложками». З цієї ж причини неграмотно призначати прийом ферментів “стільки-то раз в день”. Правильніше попередити людину із захворюванням, що препарат слід носити з собою і вживати при будь-якому вживанні їжі.
Дієта при хронічному панкреатиті полегшує перебіг захворювання, хоча точно визначити список можливих продуктів з першого разу складно. Однозначно не можна вживати хіба що алкоголь, проте традиційно рекомендують їсти менше жирної їжі і частіше перекушувати, віддаючи перевагу повільним вуглеводам — фруктам та овочам. Готування виключно на пару — не самий підтверджений спосіб полегшити перебіг панкреатиту, набагато важливіше не зловживати дуже пряною їжею. Грубо кажучи, від курячої котлети, нехай і прожареної без рясного додавання приправ, шкоди, швидше за все, не буде.
Головне при лікуванні хронічного панкреатиту — прибрати причину захворювання. Якщо людина страждає алкоголізмом або курить, направити її до нарколога (куріння саме по собі не викликає панкреатит, але частішає загострення). Якщо панкреатит стався через камені в жовчному міхурі-видалити міхур. Якщо в організмі порушений обмін жирів — проконсультуватися у кардіолога і підібрати лікування препаратами, що знижують рівень ліпопротеїдів і тригліцеридів, підібрати дієту.
У більшості моїх знайомих поставлений діагноз «панкреатит», але вони не п’ють спиртне і жодного разу не потрапляли в лікарню з сильним болем. Що не так?
Швидше за все, як і багатьом іншим українцям, діагноз панкреатиту в такій ситуації поставили виключно за результатами УЗД. Грамотний спеціаліст з ультразвукової діагностики не стане встановлювати діагноз за терапевта, гастроентеролога або хірурга. Він тільки опише зміни і запропонує колезі самому інтерпретувати зміни підшлункової залози. Нерідко так звані дифузні зміни підшлункової залози стають приводом поставити діагноз панкреатиту людині взагалі без яких-небудь симптомів. Це неправильно.
Достовірно судити про панкреатит при УЗД, строго кажучи, можна лише виявивши явні ускладнення захворювання — звуження і розширення протоки, кальцинати, кісти.
Та й у ультразвукового методу, як у будь-якого способу діагностики, можливості не безмежні. При цьому панкреатиті перевага віддається магнітно-резонансній або ендоскопічній холангіопанкреатографії. При цих методах отримують дуже точне зображення проток підшлункової залози.
Дифузні зміни підшлункової залози найчастіше виявляються досить нешкідливим накопиченням в залозі жирової тканини. При відсутності типових симптомів хронічного панкреатиту — виснажливої болю після їжі у людини, яка вже перенесла коли-то гострий панкреатит, така ультразвукова картинка має всього лише стати приводом перевірити холестерин і, можливо, активніше боротися з надмірною масою тіла.
Крім того, дуже часто за хронічний панкреатит приймають найчастіші захворювання в гастроентерології — функціональні розлади, наприклад синдром роздратованого кишечника. Це безпечне, але дуже неприємне захворювання, при якому кишка стає занадто чутлива до розтягування газом і їжею, реагуючи спазмом (коліками). Дуже часто такий функціональний біль (тобто біль, не пов’язаний із запаленням або пухлиною) виникає у людей, що перебувають у постійному стресі. Тому й лікування функціональної болю — це не тільки прийом ліків-спазмолітиків та інших гастроентерологічних препаратів, але і робота з психоемоційним станом: когнітивно-поведінкова психотерапія, збільшення фізичної активності і йога.
Не кожен біль в животі-це панкреатит. І це радує.